Le travail à quatre mains : un atout contre les troubles musculo-squelettiques (TMS)
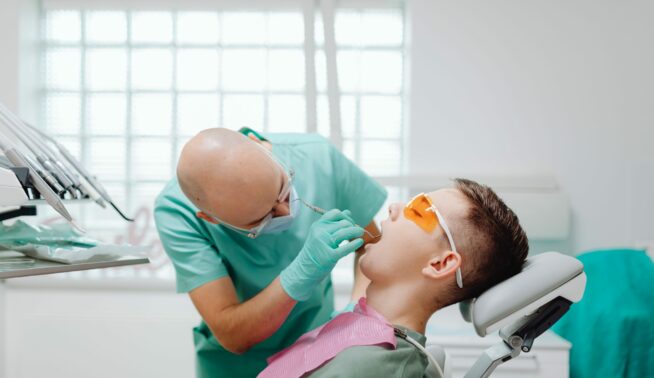
Le travail à quatre mains : un atout contre les troubles musculo-squelettiques (TMS)
Face aux mauvaises postures souvent adoptées au fauteuil, et aux troubles qui peuvent en découler, le chirurgien-dentiste dispose de plusieurs options. Parmi elles, le travail à 4 mains. Objectif : augmenter autant le confort du patient que la qualité des traitements, en réduisant le temps au fauteuil mais aussi le stress et la fatigue provoqués par certains gestes.
La profession de chirurgien-dentiste est confrontée à un taux de troubles musculo-squelettiques (TMS) élevé. En effet, lors des soins au fauteuil, le médecin se penche souvent au-dessus du patient et adopte de facto des postures asymétriques et statiques afin de réaliser les soins le plus précisément possible. Ces mauvaises postures peuvent provoquer des désordres physiques graves et des micro-traumatismes répétés. Afin de réduire ces risques, le praticien doit intégrer la notion d’ergonomie dans la pratique de son travail.
Selon l’IEA (International Ergonomics Association), l’ergonomie est la discipline scientifique qui vise la compréhension fondamentale des interactions entre les humains et les autres composantes d’un système, et la profession qui applique principes théoriques, données et méthodes en vue d’optimiser le bien-être des personnes et la performance globale des systèmes. Comprenez, comment améliorer les conditions de travail afin que celles-ci permettent le bien être du travailleur ? L’une des solutions envisageables est le travail à 4 mains. L’occasion de travailler en équipe, de valoriser le poste d’assistante dentaire sans pour autant en oublier son confort de travail.
Dans une approche à 4 mains, l’assistante est chargée d’effectuer différentes taches pendant les soins. Par exemple :
- Maintenir un champ opératoire clair en maintenant le miroir efficace pour le chirurgien-dentiste (pas de buée), en utilisant l’aspiration chirurgicale à haut débit (AHD) pour enlever la salive, le sang, l’eau, et les débris de la bouche du patient.
- Ou transférer efficacement les instruments et les matériaux selon les besoins du praticien. Une tache qui exige de la coordination, une bonne communication et une certaine pratique entre le chirurgien-dentiste et l’assistante dentaire.
En effet :
- l’assistante doit connaître la chronologie de la séquence opératoire et prévoir à quel moment un transfert d’instrument sera exigé,
- le transfert d’instruments doit être réalisé avec un minimum de mouvements.
- les instruments doivent être passés directement de façon à être prêts pour l’utilisation.
- l’instrument transféré doit être placé de telle sorte que le chirurgien-dentiste puisse le recevoir sans déplacer ses yeux du champ opératoire.
Le meilleur siège est celui qui assure à l’assistante une plus grande proximité et un accès plus facile au patient. Elle peut être placée à 4 heures, avec une assise plus haute que le praticien, qui lui se place à midi. Comme le prévoient les recommandations de la Fédération dentaire internationale (FDI) », elle doit être assise sur un tabouret de façon que ses yeux soient plus hauts de 15 à 20 cm que ceux du chirurgien-dentiste. Le tabouret doit être équipé d’un repose-pied pour permettre à l’assistante de travailler tant en bouche qu’à l’extérieur de la cavité buccale.
Aussi bien le patient que le praticien tirent avantage d’une séquence opératoire standardisée et normalisée. Le patient apprécie la diminution du temps passé sur le fauteuil. Le chirurgien-dentiste améliore sa productivité avec moins de fatigue et d’effort.
Plus répandue dans les pays nordiques et aux États-Unis, cette façon de travailler est pour l’instant peu pratiquée en France. De nombreuses formations sont pourtant proposées…
Peggy Cardin-Changizi